GESTANTE CON COVID-19 Y DIABETES MELLITUS CON EVOLUCIÓN DESFAVORABLE
DOI https://doi.org/10.33421/inmp.2020212
Recibido: 13-11-20 || Aprobado: 30-12-20
Autores: Renzo R. Gamarra-Manrique1, a, Jael D. Riveros-Alvaro2, b
RESUMEN
Se presenta un caso de multigesta con edad gestacional avanzada, de 35 años, quien cursó con gestación de 25 semanas e infección por SARS-CoV-2 (severe acute respiratory syndrome coronavirus 2). Tenía antecedente de diabetes mellitus II con tratamiento y controles irregulares. La paciente estuvo asintomática por 5 días tras el diagnóstico, presentando distress respiratorio y compromiso de sensorio en el lapso de 24 horas. Ingresa por emergencia, presentando falla multiorgánica y falta de latidos fetales, por lo que es transferida a UCI (unidad de Cuidados Intensivos). Se le realiza cesárea tras compensación hemodinámica. El producto es un óbito fetal de 24 semanas. Continúa con tratamiento en UCI, donde fallece 19 días después. Se recomienda considerar el seguimiento más estrecho en gestantes con enfermedades concomitantes, como diabetes.
Palabras clave: Infecciones por Coronavirus, embarazo, diabetes mellitus, factores de riesgo (Fuente: DeCS BIREME).
INTRODUCCIÓN
El coronavirus, también conocido como COVID-19 (coronavirus disease 2019), es un virus ARN monocatenario de la familia Coronaviridae, causante de infecciones respiratorias leves hasta neumonías y complicaciones fatales1. Suele ser más letal en grupos con factores de riesgo.
Las embarazadas con diabetes pregestacional son un grupo de población con riesgo de complicaciones al coronavirus. La relación con las comorbilidades y la respuesta inmune del paciente son responsables de las complicaciones. Durante la gestación existe un grado de inmunosupresión y cambios del organismo que predisponen a sufrir infecciones víricas, no siendo en COVID-19 un factor único para transmisión y complicaciones2. Sin embargo la presencia concomitante de diabetes mellitus sí lleva a complicaciones fatales, lo cual demanda disponer de protocolos para este grupo vulnerable específico3. Las infecciones tienen un efecto negativo sobre el control glucémico materno, ya sea diabetes pregestacional o gestacional.
Actualmente no hay evidencia de transmisión vertical intrauterina de SARS-CoV-2, pero es un tema que requiere ampliarse4. Históricamente los procesos (SARS-CoV (severe acute respiratory syndrome coronavirus) y MERSCoV (Middle East respiratory syndrome coronavirus) produjeron complicaciones severas en gestantes, como ingreso a UCI (unidad de Cuidados Intensivos), intubación endotraqueal, falla renal y muerte5. Una de características del virus COVID-19 es su rápida diseminación. Aquellas pacientes que cursan con cuadros graves, lo hacen por la suma de enfermedades concomitantes, como hipertensión arterial, diabetes y obesidad6.
Se presenta el caso de una paciente con COVID-19, concomitante a gestación y diabetes mellitus II. Fue cursando con evolución tórpida, con falla multiorgánica, óbito fetal y fallecimiento en UCI. Este reporte de caso sigue las recomendaciones de la guía CARE.
REPORTE DE CASO
Paciente mujer, de 35 años, multigesta, con diagnóstico de COVID-19 en la semana 25 de gestación, a través de criterios laboratoriales (serología positiva para IgMSARS-CoV-2 y prueba molecular), epidemiológico (trabajadora en mercado de verduras en Arequipa, laborando junto a compañeras con diagnóstico de COVID-19, usando medidas parciales de bioseguridad, como mascarrilla facial). No se le realizó tomografía pulmonar por estar gestando y no tener síntomas. Antecedente de diabetes mellitus en tratamiento irregular con metformida. Permanece asintomática por 5 días, presentando progresivamente distrés respiratorio, malestar general y compromiso leve de sensorio, además de tos escasa. Acude a emergencia del Hospital Carlos Seguín Escobedo de Arequipa, donde es hospitalizada. En el transcurso de 24 horas presenta mayor sintomatología, por lo que es intubada y pasa a UCI. Durante evaluación ginecológica realizada el mismo día del ingreso se evidencia ausencia de latidos fetales. Se decide realizar cesárea de emergencia. Se obtiene óbito fetal de sexo femenino, con edad gestacional aproximada de 24 semanas. La paciente posteriormente va presentando deterioro progresivo, con dos episodios de paro cardiorrespiratorio, resueltas con maniobras de resucitación avanzadas. Pero 19 días después del ingreso a UCI fallece.
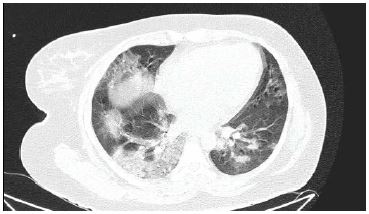
En hospitalización presentaba criterios para Sepsis según la escala SOFA (Sepsis-related, Organ Failure Assessment): Glasgow 10, Presión sistólica de 90 mmHg y frecuencia respiratoria de 32/min. Evolutivamente presentó Shock séptico, caracterizado por hipotensión arterial con requerimiento continuo de vasopresores y lactato ≥4mmol. En exámenes de laboratorio presentaba anemia de 3° (6.8gr/dl), leucocitosis (13,560 ml/mm2), hipertransaminemia 2° (AST29U/L) y proteína C reactiva 6.09mg/dl. Recibió tratamiento con vancomicina, meropenem, enoxaparina, corticoides y aminas. La tomografía del ingreso a UCI presentaba compromiso parenquimal menor al 30%, con avance al 60% 8 días después (Figura 1). La paciente fue catalogada como un caso de SARS-CoV-2 de progresión letal.
Tomografía de tórax, con lesiones en vidrio esmerilado y consolidación en más de 60% del parénquima pulmonar (día 8vo de ingreso a UCI)
DISCUSIÓN
El caso descrito en el presente reporte es inusual debido a su desenlace clínico. El análisis de la gestación en el contexto COVID-19 no lo convierte por sí solo como un factor de riesgo para complicaciones. En verdadero factor de riesgo son la diabetes, hipertensión, obesidad y otras concomitancias. Se aconceja que las personas con diabetes tengan garantizada las evaluaciones, en el contexto de la pandemia COVID-19 7.
En Perú sólo constituyeron el 1.9% en una muestra de 98 casos 6. Los meta-análisis informan morbilidad de hasta 6,2% de casos, con mortalidad materna de hasta 8%, principalmente cuando presentan enfermedades concomitantes 8. En Wuhan el 23% de gestantes requirieron hospitalización al inicio de la pandemia 9, sin ningún caso de mortalidad reportado.
Durante otras infecciones respiratorias virales, del tipo SARS, las gestantes tenían mayor incidencia de complicaciones maternal y fetales, como parto pre-término, abortos e ingreso a UCI 10. Asímismo, hay reportes que en la epidemia de SARS-1 del 2003, de 32 pacientes ingresadas a UCI, aquellas con diabetes representaban casi el 50% 11. La transmisión vertical intrauterina al feto no está referida, habiendo escasa literatura donde sí lo mencionan, habitualmente en estudios no claros 2. Las gestantes son un grupo donde deben priorizarse la investigación 12. No hay estudios que evalúen únicamente la condición de edad materna avanzada (gestante añosa) asociada a COVID-19. En conjunto los factores de riesgo reportados en 60% de gestantes son diabetes mellitus tipo 2, hipertensión arterial, edad materna avanzada (mayor a 35) y obesidad 13. En otros estudios las complicaciones a los que conlleva la gestación añosa, como la ruptura prematura de membranas, preeclampsia, aborto, amenaza de parto pretérmino, trabajo de parto disfuncional, entre otros, son reportados como causa secundaria de morbilidad 12, 14. Tampoco suelen ser un grupo con mayor número de casos, ya que en un hospital de referencia de Perú las gestantes añosas sólo representaban el 28.2% de 1477 casos, a comparación del grupo de 19 a 34 años que constituían el 70.5% 14. Algunos estudios en embarazos, como los realizados en China 4, 9 y Perú 12, 14, se reporta que la mayoría de recién nacidos de madres con COVID-19 no presentan complicaciones. El riesgo de transmisión se da con recién nacidos con exposición al virus, lo cual amerita reforzar Tomografía de tórax, con lesiones en vidrio esmerilado y consolidación en más de 60% del parénquima pulmonar (día 8vo de ingreso a UCI)
Algunos estudios en embarazos, como los realizados en China 4, 9 y Perú 12, 14, se reporta que la mayoría de recién nacidos de madres con COVID-19 no presentan complicaciones. El riesgo de transmisión se da con recién nacidos con exposición al virus, lo cual amerita reforzar Tomografía de tórax, con lesiones en vidrio esmerilado y consolidación en más de 60% del parénquima pulmonar (día 8vo de ingreso a UCI)
Por lo tanto, las mujeres gestantes no suelen presentar complicaciones graves por COVID-19, excepto si tienen factores de riesgo, como diabetes principalmente. Las gestantes deberían seguir las mismas medidas de bioseguridad y el control médico de sus enfermedades concomitantes.
REFERENCIAS BIBLIOGRÁFICAS
1. Chen N, Zhou M, Dong X, Qu J, Gong F, Han Y, et al. Epidemiological and clinical characteristics of 99 cases of 2019 novel coronavirus pneumonia in Wuhan, China: a descriptive study. Lancet. 2020, 395: 507–13. doi: 10.1016/S0140-6736(20)30211-7
2. Qiao J. What are the risks of COVID-19 infection in pregnant women? Lancet. 2020. 395 (10226): 760-2. doiI: 10.1002/uog.22088
3. Simmons D, Rudland V, Wong V, Flack J, Mackie A, et al. Options for screening for gestational diabetes mellitus during the SARS-CoV-2 pandemic. Aust N Z J Obstet Gynaecol, 2020, 1–7 (Epub ahead of print). doi: 10.1111/ajo.13224
4. Wang C, Zhou Y, Yang H. Poon H. Intrauterine vertical transmission of SARS-CoV-2: what we know so far. Ultrasound Obstet Gynecol. 2020. 55: 724–725. doi: 10.1002/uog.22045
5. Borre-Naranjo D, Santacruz J, Gonzalez-Hernandez J, Anichiarico W, Rubio-Romero J. Infección por SARS-CoV-2 en la paciente obstétrica: una perspectiva desde el cuidado crítico. Acta Colombiana de Cuidado Intensivo; 2020. 20 (2): 98–107. doi: 10.1016/j.acci.2020.04.002
6. Renzo-Reynaldo G. Current Clinical-Epidemiological Profile of Patients with COVID-19 in Reference Hospital of Perú. American J Epidemiol Public Health; 2020. 4 (3): 081-085. doi: 10.37871/ajeph.id35
7 Pesantes M, Lazo-Porras M, Cardenas M, Diez-Canseco F, Zafra-Tanaka J, Carrillo-Larco RM, et al. Los retos del cuidado de las personas con diabetes durante el estado de emergencia nacional por la COVID-19 en Lima, Perú: recomendaciones para la atención primaria. Rev Peru Med Exp Salud Publica. 2020; 37 (3): 541- 6. doi: 10.17843/ rpmesp.2020.373.5980
8. Mullins E, Evans D, Viner RM, O’Brien P, Morris E. Coronavirus in pregnancy and delivery: Rapid review. Ultrasound Obstet Gynecol; 2020. 55: 586-592. doi: 10.1002/uog.22014
9. Liu Y, Chen H, Tang K, Guo Y. Clinical manifestations and outcome of SARS-CoV-2 infection during pregnancy. J Infect. (Epub ahead of print). 2020. doi: 10.1016/j.jinf.2020.02.028
10. Wong SF, Chow KM, Leung TN, Ng WF, Ng TK, Shek CC, et al. Pregnancy and perinatal outcomes of women with severe acute respiratory syndrome. Am J Obstet Gynecol; 2004. 191 (1): 292-7. doi: 10.1016/j.ajog.2003.11.019
11. Lee N, Hui D, Wu A, Chan P, Cameron P, et al. A major outbreak of severe acute respiratory syndrome in Hong Kong. N Engl J Med; 2003. 348 (20): 1986-94. doi: 10.1056/ NEJMoa030685
12. Guevara E. Gestación en época de pandemia por coronavirus. Rev Peru Investig Matern Perinat, 2020. 9 (2): 7-9. doi: 10.33421/inmp.2020196
13. González R, Haye M, Germain A, Hernández B, Gutiérrez J, Nien J, et al. Embarazo y nuevo coronavirus: Experiencia global reportada. Revista chilena de obstetricia y ginecología, 2020. 85 (Supl. 1): S111-S121. doi: 10.4067/S0717- 75262020000700016
14. Guevara E, Carranza C, Zevallos K, Espinola M, Arango P, Ayala F, et al. Prevalencia y caracterización de gestantes seropositivas PARA SARS-CoV-2. Rev Peru Investig Matern Perinat, 2020; 9 (2):13-20. doi: 10.33421/inmp.2020198
Fuentes de financiamiento: Autofinanciado.
Conflictos de interés: Los autores declaran que no tienen conflicto de interés alguno.
Correspondencia: Gamarra Manrique Renzo Reynaldo Dirección: Calle Peral s/n, Bloque 5, Cercado de Arequipa, Hospital Carlos Seguín Escobedo de ESSALUD. Correo: valoratuself@hotmail.com; renzo.gamarra@essalud.gob.pe
1 Facultad de Medicina, Universidad Católica de Santa María, Arequipa-Perú.
2 Escuela de posgrado Universidad Católica de Santa María, Arequipa-Perú. a Médico Cirujano, Hospital Carlos Seguín Escobedo de ESSALUD, Arequipa-Perú. ORCID: 0000-0001-9157-017X
b Psicólogo. Magíster en Psicología Educativa. ORCID: 0000-0002-8271-5813 Citar como: Gamarra-Manrique RR, Riveros-Alvaro JD. Gestante con covid-19 y diabetes mellitus con evolución desfavorable. Rev Peru Investig Matern Perinat 2020; 9(4):23-25